Conforme avanza la pandemia la población se va anegando en una terminología médica que hace menos de un año desconocía. Los términos anticuerpo, antígeno y PCR son ya habituales en las conversaciones, aunque muchas veces no se tenga clara la utilidad y la repercusión de cada uno de ellos en la salud individual y colectiva.
La introducción reciente de nuevas pruebas diagnósticas como la prueba de detección de antígenos, más fiable ahora que al inicio de la pandemia, ha hecho que se amplíe el número de herramientas disponibles para la detección de infecciones por SARS-CoV-2. Con ello, aumenta la necesidad de disponer de guías que ayuden a decidir qué prueba se debe realizar en cada caso particular y cómo interpretar sus resultados.
Entornos diferentes necesitan pruebas diferentes
Son muchas las situaciones en las que es necesario aplicar pruebas diagnósticas pero, en líneas generales, podemos plantear los siguientes escenarios:
- El cribado masivo de la población asintomática.
- El cribado de la población de alto riesgo (por ejemplo, en residencias de la tercera edad y a personal sanitario).
- La investigación de los contactos estrechos que ha tenido una persona infectada.
- El diagnóstico clínico de una persona sintomática.
- El seguimiento de la severidad de la enfermedad una vez diagnosticada o de la duración de la infectividad del paciente.
- El estudio serológico poblacional de infecciones pasadas.
Cada prueba, con sus limitaciones, puede tener utilidad en un entorno concreto y es necesario conocerlas para poder tomar las decisiones clínicas oportunas en función de sus resultados.
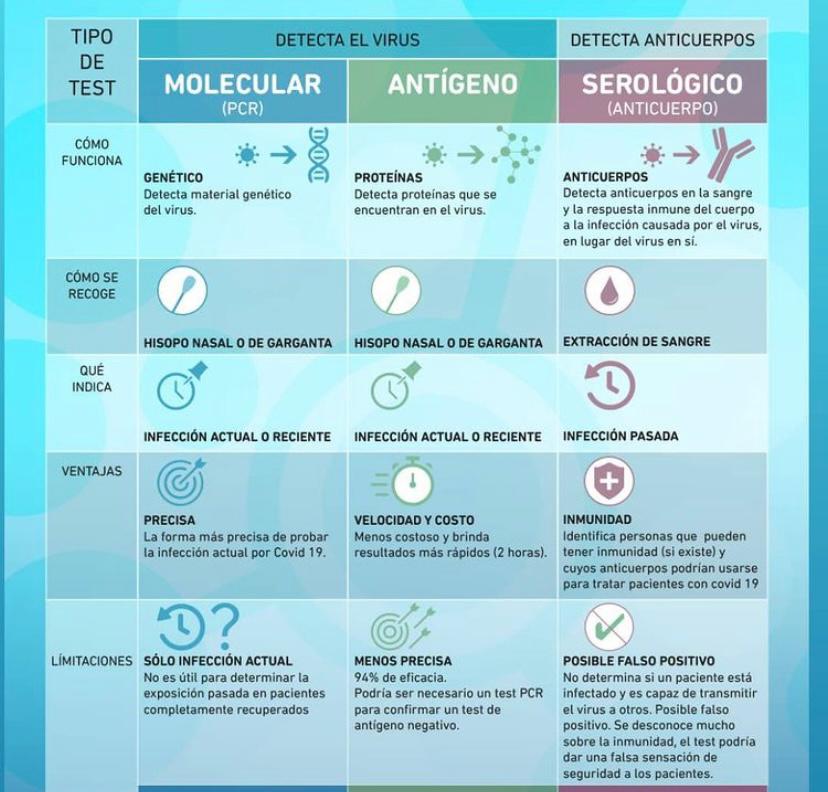
En la siguiente tabla se muestra un resumen de las situaciones clínicas donde se puede aplicar cada prueba y cuáles, dentro de las aplicaciones recomendadas, son aquellas situaciones donde hay más probabilidad de que se obtenga un falso positivo (un positivo en personas no infectadas) o un falso negativo (un negativo en personas que sí están infectadas). Todo esto asumiendo que no ha habido errores en la toma de muestras, su transporte y el procesado preanalítico.
Pruebas que detectan infección pasada o en fases finales.
Las pruebas serológicas consisten en la detección de anticuerpos (IgM, que indica infección resolviéndose, e IgG, que indica infección pasada). Pueden ser útiles en las encuestas epidemiológicas a nivel poblacional en las que se quiere evaluar la prevalencia de personas que han estado en contacto con el virus.
En concreto, los anticuerpos IgM aparecen a los 6-7 días del inicio de la infección y se detecta mayor positividad a los 15 días. Alrededor del día 20 desde el inicio de los síntomas ya no se detectan.
Los anticuerpos IgG aparecen aproximadamente a los 15 días del inicio de la infección y confieren probable inmunidad (aunque en la actualidad se desconoce por cuánto tiempo).
Pruebas que detectan infección activa
Entre las pruebas para detectar la presencia del virus, el uso de la PCR –que detecta el genoma viral– se ha establecido como la prueba de oro para la detección de infección activa.
Entre sus limitaciones, además de la complejidad en términos de equipamientos de laboratorio, coste y tiempo, hay que destacar los falsos negativos que pueden depender del inicio de los síntomas o la carga viral, así como falsos positivos en función de las características del entorno en que se realizan y la dinámica temporal de la infección.
En general, en personas con baja probabilidad de estar infectadas (como ocurre en los cribados de población general) aumenta la probabilidad de obtener falsos positivos. Por otro lado, un resultado positivo semanas después de la aparición de los síntomas puede ser debido a la detección de fragmentos no viables del virus en personas que ya no tienen capacidad infecciosa.
Dentro de esta categoría de pruebas infección activa se encuentran las nuevas pruebas de detección de antígenos que se consideran “rápidas y baratas”. Detectan la presencia de proteínas virales de SARS-CoV-2 y tienen las ventajas de dar resultados en 15-30 minutos y poderse realizar fuera del ámbito del laboratorio clínico, en el ámbito cercano al paciente.
La OMS y el ECDC han recomendado su uso en ámbitos donde no es posible realizar la PCR o se necesita un resultado rápido para la toma de decisiones clínicas (aislamiento, hospitalización, inicio de tratamiento específico, etc.), aun señalando que deben realizarse dentro de los 5 días desde el comienzo de los síntomas.
Estas pruebas no se aconsejan para la detección de personas infectadas entre los casos asintomáticos, ya que su rendimiento diagnóstico en esta población es bajo. Los estudios en estas poblaciones en nuestro país sitúan su sensibilidad entre el 45 % y 57 % (un estudio que la eleva hasta al 79 %, pero en una población con una prevalencia de enfermedad muy alta). En el caso de los niños sintomáticos, con una sensibilidad en torno al 62 %, también podría ser preferible la PCR.